Успешное зачатие происходит тогда, когда плодное яйцо прикрепляется к стенкам матки. Но иногда плод может имплантироваться в другом месте – вне матки. Тогда ставится диагноз – внематочная беременность.
Практически во всех случаях при такой патологии плод определяется в маточной трубе, намного реже (менее 10% случаев) его обнаруживают в яичниках, в шейке матки или в брюшной полости. Выявить такую патологию можно только посредством проведения ультразвукового исследования. Иногда чтобы определить внематочную беременность проводится .
Такая беременность не может происходить успешно, спустя какое-то время наступает гибель плода. Но своевременное обращение к доктору и выявление патологии дает возможность обойтись без последствий для репродуктивной системы и сохранить в целости маточную трубу.
Причины патологии и опасность ее появления
Основной причиной аномального расположения плода является непроходимость маточных труб. Причинами непроходимости могут являться:
- воспалительные процессы в маточных трубах;
- хирургические вмешательства в органы малого таза;
- болезни, которые передаются половым путем;
- эндометриоз в маточных трубах.
Женщина часто даже не подозревает о том, что она склонна к появлению внематочной беременности, так как зачастую такие процессы происходят практически бессимптомно. Опасность такой аномалии кроется в том, что это может спровоцировать обильное кровотечение, бесплодие или даже летальный исход.
Признаки патологии
На первых сроках внематочная беременность по своим симптомам схожа с обычной беременностью. У женщины появляются такие признаки, как:
- задержка менструации;
- увеличение в размерах молочных желез;
- резкая смена настроения, эмоциональная нестабильность;
- общая утомляемость, повышенная сонливость.
Спустя время, когда плод вырастает до определенного размера, происходит растягивание маточной трубы. Тогда возникают такие симптомы, как:
- Болезненные ощущения в области органов малого таза, внизу живота;
- Кровянистые скудные или обильные выделения;
- Тошнота или рвота;
- Иногда при сильном кровотечении наблюдается потеря сознания.
Определить наличие внематочной беременности довольно затруднительно, так как на ультразвуковом исследовании область маточных труб видна плохо. При осмотре у врача также невозможно определить патологию, потому как матка не увеличена, трубы также (до определенного срока), яичники без изменений.
Но выделяют вторичные признаки наличия аномалии, которые помогут определить ее на ранних сроках. Среди них наличие жидкости в заднем своде, положительные тесты на , при этом количество последнего не меняется с течением времени, в отличие от нормальной беременности. Может идентифицироваться образование в придатках или возле них. положительный, но он не показывает наличие нормальной или патологической беременности.
На ранних сроках внематочная беременность может протекать бессимптомно, но на второй или третьей неделе признаки проявляют себя в большинстве случаев.
Самым эффективным методом определения такой патологии является трансвагинальное ультразвуковое исследование, либо лапароскопическое обследование. При обнаружении и подтверждении диагноза внематочная беременность, женщина должна находится под врачебным наблюдением, беременность могут прервать посредством применения медикаментозных средств либо же проводится срочное хирургическое вмешательство, при котором удаляется плодное яйцо или вся маточная труба.

Может ли гонорея у мужчин протекать бессимптомно?
Об этом задумываются множество людей, имеющих представление о гонорее, либо сталкивающиеся с этим заболеванием. О гонорее человечеству стало известно еще в давние времена, и с тех пор информации становилось больше, повышалась ее достоверность, рассматривали новые формы гонореи, одной их которых стала бессимптомная.
В этой статье речь пойдет о причинах гонореи, может ли она присутствовать в организме мужчины не проявляя себя, и как в таком случае ее диагностировать.
Провоцирует возникновение гонореи гонококк Neisseria gonorhoeae, являющийся грамотрицательным диплококком. По статистике ВОЗ ежегодно гонококками поражается до 180 млн человек. К примеру, наличие бессимптомной гонореи диагностируют у 75% женщин, показатели у мужчин несколько ниже.
Проникая в человеческий организм, возбудитель крепиться к клеткам эпителия, а после – проскальзывают сквозь межклеточные промежутки под эпителиальные ткани. Как следствие – активируется иммунная система и развивается воспалительный процесс. В дальнейшем инфекция поражает прочие участки слизистых оболочек на новых органах (к примеру, семенные пузырьки и предстательную железу).
Стоит заметить, что в организме человека бактерии обладают высокой устойчивостью и на фоне неблагоприятного воздействия (подразумевается также и антибактериальная терапия) превращаются в L-формы, у которых отсутствует способность к размножению. Тем не менее, такая форма бактерий может снова активизироваться при восстановлении необходимых условий.
Во внешней среде устойчивость гонококков значительно снижается, и при высыхании жидкостей, в которых бактерии были выделены из организма, происходит их гибель. При температуре 41-55Со наблюдается практически мгновенная гибель возбудителей, так же, как и при попадании в соленую или мыльную воду.
Заражение может произойти несколькими путями:
- Половым – основной путь, частота инфицирования достигает 95%, наблюдается при контакте с больным человеком. Гонококк передается в процессе полового акта, без использования презерватива, от больного человека к здоровому. Одноразовый контакт с инфицированной партнершей в 20% случаев повлечет за собой возникновение болезни. Причиной тому анатомические особенности строения мочеиспускательного канала: у мужчин он намного уже и длиннее, нежели у женщин.
- Контактно — бытовым – через бытовые предметы, которыми пользовался больной человек (полотенца, постельное белье, мочалку). Этот путь заражения довольно редкий и составляет около 1% всех случаев инфицирования гонококками, так как их устойчивость во внешней среде крайне мала.
- Вертикальным – в этом случае происходит инфицирование ребенка в момент прохождения по родовым путям заболевшей матери. Инфекция может проникнуть в слизистые оболочки глаз, рта или половых органов новорожденного.
Важно! Распространению болезни способствует увеличение количества населения из группы риска, социальные катаклизмы, употребление наркотиков и алкоголя, а также беспорядочные половые связи.





Особенности течения болезни
Гонококковая инфекция имеет инкубационный период. Этот отрезок времени нужен для того, чтобы иммунная защита организма провела распознавание возбудителя и выработала реакцию на него. Длительность инкубационного периода составляет от 12 часов до 2-3 недель (в редких случаях – до нескольких месяцев).
Как мы знаем, по окончанию инкубационного периода возникают первые симптомы болезни, но может ли у мужчин гонорея протекать бессимптомно?
Как оказалось – да, может. В данной форме практически отсутствуют какие-либо видимые признаки, хотя человек все равно является носителем опасной бактерии.
Скрытая форма возникает, когда в иммунной системе происходит сбой и она не реагирует на чужеродные агенты, из-за чего не происходит развитие воспалительного процесса, а значит и симптомов тоже нет. Такой тип заболевания опасен теми, что при хорошем самочувствии инфекционный процесс продолжает развиваться, и через 2-3 месяца перерастает в хроническую форму, которая намного тяжелее поддается лечению.
Однако, бессимптомная гонорея у мужчин все же может вызывать некоторые симптомы:
- Склеиваются губки уретры после сна в ночное время.
- Появляется незначительное количество мутного отделяемого из уретры после ходьбы, секса или физических нагрузок.
Тем не менее, такие признаки часто остаются незамеченными и не доставляют никакого дискомфорта болеющему.
При скрытой гонорее возбудитель располагается не на поверхности слизистых оболочек, а в осумкованых очагах, в толще тканей, где выявить их становиться весьма проблематично. При вскрытии очага, инфекция распространяется на поверхность слизистых оболочек и вызывает воспаление мочеполовых органов.

Как диагностировать бессимптомную гонорею?
В связи с тем, что инфекция не вызывает видимых признаков, и имеет много общего с гонококконосительством, диагностировать ее достаточно трудно. Это происходит либо в момент плановых осмотров, или же, если партнер инфицированного человека жалуется на симптомы гонореи.
Тем не менее, врач не имеет права поставить диагноз только на основе симптомов второго партнера и результатов клинических исследований. Для подтверждения необходимо провести ряд анализов, подтверждающих вероятность наличия гонореи.
Существует инструкция, согласно которой, необходимо использовать следующие методы:
- мазок на гонорею;
- провокационные методы гонореи;
- бактериологическое исследование;
- ОАК;
- ОАМ;
- ПЦР;
- трехстаканную пробу;
- РИФ;
- уретроскопию.
Цена данных методов довольно разнообразна, но стоит учесть, что для диагностики бессимптомной формы наиболее эффективным является культуральный метод. Материал для исследования – это выделения из уретры или нижнего отдела прямой кишки.
Кроме того, довольно часто гонорея сочетается с другими инфекциями, поэтому уместно проверить пациента на сифилис, гепатиты В и С, а также ИППП и ВИЧ. Частота проведения исследований следующая: до начала лечения, повторно через 1-2 недели и через 3 месяца, пол года и 9 месяцев.

Из фото и видео в этой статье мы познакомились с возбудителем заболевания, возможностью бессимптомного течения гонореи и ее особенностями, а также со способами постановки диагноза.
Частые вопросы врачу
Провокация гонореи
Приветствую. Наблюдался у дерматовенеролога с диагнозом «гонорея», доктор назначил мне лечение, но я не принимал его, а выбрал сам другие препараты. Симптомы прошли через неделю. Теперь меня интересует – может ли протекать гонорея бессимптомно или же я полностью вылечился?
Здравствуйте. Опасность самолечения обсуждалась уже не единожды, и вновь – при назначении препаратов самому себе заболевание могло перейти в бессимптомную форму. Для того, чтобы узнать так ли это, либо же вам чудом повезло, и вы вылечились – необходимо обратиться к врачу и сдать необходимые анализы.
Пневмония без температуры - это опасное заболевание, которое во многих случаях заканчивается плачевно. Дело в том, что данная болезнь проходит без особой симптоматики и человек просто не догадывается о своем состоянии. Он способен жаловаться на общее недомогание и считать что у него обыкновенная температура. Тем временем ситуация значительно усугубляется.
Код по МКБ-10 J10-J18 Грипп и пневмония
Причины пневмонии без температуры
Причины пневмонии без температуры могут скрываться во многих неблагоприятных факторах. Первым делом, стоит отметить ослабление иммунитета. Именно данный фактор негативно влияет на развитие воспалительного процесса. Инфекция запросто проникает в организм и вызывает серьезные проблемы.
Беспорядочный прием антибиотиков также приводит к развитию пневмонии. Дело в том, что из-за противокашлевых лекарств может нарушиться естественный вывод мокроты из легких. В основном возникает это из-за неправильного лечения, вызванного плохим исследованием врача или самостоятельно принимаемыми средствами.
Прием большого количества антибиотиков не только ухудшает состояние человека, но и наоборот создает благоприятную среду для развития вирусов и инфекций. Многие люди не осознают этого и самостоятельно вредят собственному здоровью.
Ослабленный иммунитет это основная причина, по которой возникает воспаление легких. Причем ослабнуть он может из-за присутствия постоянного очага инфекции, в котором происходит размножение. В основном, таким местом являются миндалины, зубы и лимфатические узлы.
Как упоминалось выше, особую опасность несут таблетки от кашля, которые замедляют отхаркивание. Поэтому при появлении симптомов простудного заболевания, стоит обратиться за помощью к специалисту. Ведь это может быть серьезная болезнь, в том числе и пневмония без температуры.
Симптомы пневмонии без температуры
Многих людей интересует вопрос, а бывает ли пневмония без температуры ? Такое явление встречается и в большинстве случае заканчивается не благоприятно. Человек не осознает, что в его организме происходят серьезные воспалительные процессы и просто ссылается на общее недомогание.
Помимо отсутствия температуры, вовсе не проявляется и кашель, что весьма опасно. В основном такой вид пневмонии появляется у людей, с очень слабым иммунитетом. Возникнуть это явление может и на фоне приема лекарств от кашля. Ведь таким образом человек притупляет основной симптом и тем самым позволяет пневмонии развиваться.
Особую опасность данное заболевание несет для детей. Это связано с тем, что ребенок не может в полной мере описать то, что с ним происходит. Появляющиеся процессы и ощущения не поддаются объяснению малыша. Это затрудняет исследование и постановку точного диагноза. К сожалению, это заболевание чаще всего заканчивается летальным исходом. Пневмония без температуры это опасный воспалительный процесс, устранять который нужно незамедлительно.
Симптомы пневмонии без температуры несколько своеобразные. Заметить данное заболевание можно только лишь по некоторым внешним признакам. Цвет лица пострадавшего обычно бледного оттенка, иногда с румянцем, который скорее говорит о наличии заболевания. Опознать пневмонию можно и по красноватым пятнам на щеках. Обратить внимание стоит на дыхание человека, в основном оно сопровождается некоторым свистом. При любой физической деятельности появляется одышка и повышенный пульс.
К постоянным симптомам можно отнести общую слабость организма и быструю утомляемость. При полном вдохе могут возникать трудности. Человеку сложно ходить, увеличивается потливость, появляется желание постоянно пить. Во время поворота туловища возможны боли.
Стоит отметить и тот факт, что у людей страдающих таким видом пневмонии заметно двигаются легкие только с одной стороны. Проще говоря, грудная клетка способна повернуть исключительно вправо или влево. Но точно сказать по этому симптому что-либо сложно. Необходима точная диагностика. Ведь пневмония без температуры – опасное заболевание.
Пневмония без кашля и температуры
Пневмония без кашля и температуры сопровождается сильным воспалительным процессом в легких. Возникнуть оно может из-за обыкновенного переохлаждения организма или острого простудного заболевания. Пневмония подобного рода не передается, но при этом носит характер инфекции. Часто встречаются такие случаи, когда заболевание протекает без температуры и кашля. Это очень опасно для организма.
Дело в том, что кашель выводит лишнюю мокроту и способствует выведению инфекции. Если же он отсутствует, то все вирусы находятся в легких и не выходят наружу. Кашель всегда свидетельствует о наличии воспалительного процесса в организме. Обычно он сопровождается повышенной температурой и слабостью.
Пневмония без кашля постепенно развивается, потому, как инфекция накапливается в легких. Заболевание постепенно переходит в более сложную форму. Может появиться одышка, слабость, сухой кашель и потливость. Очень часто подобное течение заболевания наблюдается после бронхита, ларингита и сильного кашля. Хронические очаги инфекции способны привести к пневмонии.
Когда болезнь начинает только лишь проявляться, люди стараются убрать все симптомы домашними способами, не подозревая о том, что проблема намного серьезнее. Тем самым они самостоятельно ухудшают состояние. К сожалению, во многих случаях пневмония без температуры приводит к летальному исходу.
Диагностика пневмонии без температуры
Диагностика пневмонии без температуры не сложный процесс, главное чтобы он был своевременным. Обычно диагноз ставится по рентгеновскому снимку. Благодаря нему можно уточнить признаки воспаления и возможные осложнения.
Для того чтобы подтвердить диагноз человек проходит рентгенограмму грудной клетки в 2-х проекциях. Основным признаком пневмонии является ограниченное затемнение легочной ткани на фоне уже имеющихся внешних признаков воспалениях дыхательных путей.
Если на снимке отсутствует затемнение легочной ткани, то судить о наличии пневмонии неправомерно. Определяется этот воспалительный процесс исключительно по рентгеновскому снимку. Других методик диагностирования не проводится.
Пневмония без температуры - это сложный воспалительный процесс, который не так просто определить. Поэтому при появлении каких-либо симптомов, стоит сразу же обратиться за помощью. Пневмония это сложное инфекционное заболевание требующее немедленного устранения.
Что нужно обследовать?
ЛегкиеКак обследовать?
Рентген легких Исследование органов дыхания (легких)Какие анализы необходимы?
Анализ мокротыК кому обратиться?
ПульмонологЛечение пневмонии без температуры
Лечение пневмонии без температуры проводиться исключительно под контролем лечащего врача. Симптоматическая терапия значительно облегчает состояние больного. Для этого употребляют специальные медикаменты, относящиеся к группе антибиотиков. Это Мукопронт, Мукодин, Мукобене, Ацетилцистеин, Амбробене и Лазолван.
Мукопронт выпускает в виде сиропа и капсул. Принимать его нужно взрослым по 3 мерные ложки 3 раза в день в виде сиропа, и по 2 капсулы 3 раза в сутки в виде капсул. Детям до 12 лет необходимо употреблять по 1-2 мерной ложке 3 раза в день. Капсулы использовать не рекомендуется.
Мукодин принимается аналогичным способом. Дозировка для взрослых: 2 капсулы или 3 мерные ложки сиропа 3 раза в сутки. Детям разрешено принимать исключительно сироп, по 1 мерной ложке 2-3 раза в сутки.
Ацетилцистеин . Дозировка данного препарата индивидуальная. В основном принимают по 200 мг лекарства 2-3 раза в сутки. Для детей дозировка меньше, и составляет 100 мг 3 раза в сутки.
Амбробене . Дозировка для взрослых составляет 1 таблетка 3 раза в сутки в первые 2-3 дня. Затем необходимо принимать по 1 таблетке 2 раза в сутки. Подробную схему приема назначает лечащий врач.
Лазолван . В виде сиропа принимается во время еды и запивается значительным количеством жидкости. Для взрослых дозировка составляет 2 мерные ложки 2 раза в сутки. Детям по одной или целой ложке 2-3 раза в сутки.
При благоприятном течении заболевания, многие пациенты получают терапию в домашних условиях. Желательно чтобы меню человека было питательным. На время лечения рекомендуется отказаться от жирной и тяжелой пищи. До полного выздоровления придется употреблять много жидкости. Это приводит к профилактике обезвоживания тканей и развитию высокой температуры.
Особую пользу дает и лечебная физкультура. Она позволяет уменьшить срок выздоровления пациента. В первые дни заболевания рекомендуется чаще переворачиваться в постели. Если человека мучает боль в груди, он будет постоянно лежать на больной стороне. Допускать этого нельзя! Это может привести к появлению спаек в легких. С вторых-четвертых суток желательно начинать делать дыхательные упражнения. Кисти верхних конечностей укладываются на живот, и при этом сильно потягивается воздух в себя. Подобные упражнения повторяют 10-15 раз за один «подход». Всего нужно уделить этому занятию 4-5 раз в сутки. Пневмония без температуры это серьезное заболевание, требующее немедленного и эффективного лечения.
Дополнительно о лечении
Физиотерапия при пневмонии Антибиотики при пневмонии Что делать при пневмонии?Профилактика
Профилактика пневмонии без температуры это обязательный комплекс мер, который позволит предотвратить развитие заболевания. Первым делом стоит обратить внимание на закаливание. Подобные процедуры укрепляют и защищают иммунную систему. Таким образом, организм становится более стойким к любым инфекциям. Желательно в процесс закаливания включать контрастные водные процедуры и обливание ног. Но при этом температура должна начинаться с 35 градусов, постепенно она уменьшается до 25.
- Дыхательная гимнастика . Данный вид профилактики применим даже для лежачих больных. Действие упражнений направлено на улучшение вентиляции легких. Это позволяет предупредить воспаление. Желательно просто надувать воздушные шары и регулярно делать очень глубокие вдохи и выдохи.
- Лечение хронических очагов инфекции . Дело в том, что даже кариес зубов способен привести к тяжелой пневмонии. Поэтому в первую очередь стоит бороться с основными очагами инфекции и устранять их.
- Укрепление иммунитета . Для данных целей подойдут травяные настойки и чаи. Отдать предпочтение следует ромашке, эхинацее, левзии и элеутерококку.
- Массаж . В качестве профилактики он выполняется как взрослыми, так и новорожденными. При этом необходимо использовать технику похлопываний. Касательно этого вопроса лучше проконсультироваться с врачом.
Важно избегать переохлаждений и прочих стрессовых факторов для организма. Негативно влияют на организм пары бензола и прочих химических соединений. Естественно, нужно избегать и контакта с больным, в таком случае пневмония без температуры не сможет застать врасплох.
Прогноз
Прогноз пневмонии без температуры может, носить различный характер. Многое зависит от того, как быстро человек заметил наличие данного заболевания и начал эффективное лечение.
Обычно при своевременно начатой терапии прогноз благоприятный. Наступает полное выздоровление в конце 3-й начале 4-й неделе. Естественно, если человек вовремя получит помощь и начнет лечение, то все закончится положительно и в назначенный срок.
Но вся проблема заключается в том, что определить наличие пневмонии не так просто, особенно когда отсутствует температуры и кашель. Многие люди считают, что это обыкновенное простудное заболевание и не стремятся отправиться на прием к врачу. Тем временем ситуация усложняется и прогноз становится крайне неблагоприятным. Не стоит скрывать тот факт, что все может закончиться летальным исходом. Пневмония без температуры - это сложный процесс, в котором самое главное вовремя его заметить и начать лечить, иначе результат будет плачевным.
Симптомы пневмонии. Может ли пневмония начинаться без температуры?
Ответы:
jaboronok
Пневмония без температуры может проявляться в виде слабости, одышки при ходьбе, головокружении, боли в грудной клетке.
Можете понаблюдать за своим процессом дыхания. Разденьтесь по пояс, встаньте перед зеркалом и сделайте несколько глубоких вдохов. Задержите дыхание. Резко выдохните. Если у вас есть скрытая пневмония без температуры, то вы заметите, что одна сторона грудной клетки отстает. Она движется медленнее и амплитуда её движений ограничена. Может ли протекать пневмония без температуры? Да, вполне, если это латентная форма заболевания. Её выявление и диагностика требует огромного врачебного опыта и знаний основных симптомов. Накладывает отпечаток то обстоятельство, что пневмония без температуры чаще всего не выявляется и при прослушивании поверхности легких. Опытный врач при жалобах пациента на длительный кашель обязательно воспользуется приемами перкуссии и услышит притупление звука над очагом воспаления. Это может послужить сигналом для назначения рентгенологического обследования легких. Что делать пациентам, которые подозревают, что у них пневмония без температуры, но врач упорно отказывает им в дополнительных методах обследования? Что же делать тем пациентам, у которых пневмония без температуры? Им необходимо взять на себя ответственность за свое здоровье и отстаивать свои права перед не совсем опытным врачом.
Прежде всего, настаивайте на назначении вам общего развернутого анализа крови. Если у вас пневмония без температуры, то анализ крови покажет это. Скорее всего, в результатах анализов будет резкое повышение СОЭ и лейкоцитоз.
Также вы имеете право на прохождение флюорографического обследования без назначения врача. Но помните о том, что это не совсем безобидная процедура для вашего здоровья. Поэтому не злоупотребляйте ею при каждом непонятном случае кашля.
Еще один совет. Если вы сомневаетесь в компетенции своего лечащего врача, то у вас есть возможность заявить о назначении врачебной экспертной комиссии. Для этого надо написать заявление на имя заведующего терапевтической службы поликлиники, где вы наблюдаетесь. В заявлении укажите, что вы подозреваете, что у вас скрытая пневмония без температуры, а ваш лечащий врач отказывает вам в полном обследовании.
Иногда этого оказывается достаточно для того, чтобы вас начали лечить правильно и качественно.
Татьяна Ковтун(Балымова)
может. у меня была ареактивная пневмония
МИХАИЛ ГАМАЗИН
NN
Может, не только начинаться, но и развиваться. Основной симптом - кашель. Сухой, без отхаркивания, приступами, до миозита.
Здоровья Вам!
Симптомы воспаления легких у взрослых без температуры

Воспаление легких или пневмония - очень коварная болезнь . Причем поражает она всех: людей в возрасте, детей, молодых парней и девушек. Это заболевание имеет инфекционный характер (хотя она и не передается от человека к человеку) и сопровождается воспалением легочных тканей.
Обычно пневмония возникает после переохлаждения и сопровождается сильным воспалительным процессом.
Все знают, что основные симптомы воспаления легких - высокая температура (38-39 градусов), повышенная потливость, кашель и отдышка, острая боль в грудной клетке. Однако, в последнее время все чаще случается без температурная или латентная пневмония. Она особенно опасна, поскольку поставить диагноз при таком заболевании достаточно сложно даже опытному врачу.
- Часто заболевшие даже не обращаются в медучреждение, списывая свое плохое самочувствие на обычную простуду. В это время общее состояние больного усугубляется. Если вовремя не позаботиться о себе, финал такой истории может окончиться печально.
- Чтобы не случилось непоправимого, необходимо как можно скорее определить, что у пациента воспаление легких. Пневмония без температуры может быть вызвана несколькими факторами. В большинстве случаев заболевание протекает таким образом у людей с ослабленным иммунитетом. Поэтому взрослым необходимо хорошо следить за рационом и включать в него богатые витаминами фрукты, больше бывать на свежем воздухе и закаляться.
Важно
Следите за своим здоровьем - к воспалению легких, не осложненному температурой, могут привести очаги инфекции: больные миндалины, зубы или лимфатические узлы. Также часто этот диагноз ставят людям, которые увлекаются бесконтрольным приемом антибиотиков, не прописанных врачом.
Чаще всего без температурное воспаление легких возникает в случае, если человек старается залечить простуду или переносит ее «на ногах». Постоянный прием антибиотиков уже не оказывает никакого действия на вирус, однако таблетки сбивают температуру, и становится сложнее поставить диагноз.
Воспаление легких в таком случае можно диагностировать по длительному кашлю больного. Однако бывают клинические случаи, когда и он отсутствует (или его «заглушили» средствами против кашля - таблетками, микстурами). Если вы столкнулись именно с таким больным, обращайте пристальное внимание на внешний вид человека. Симптомы воспаления легких у взрослого без температуры отражаются и на внешнем виде, то есть пневмония сопровождается бледностью лица и болезненным румянцем на щеках.
Меняется и дыхание - оно становится отрывистым, сопровождается небольшим свистом. Человек теряет аппетит и отказывается от любимых блюд. Даже незначительная физическая нагрузка переносится плохо: появляется одышка, учащается пульс и сердцебиение. В особо сложных случаях возникает тахикардия.
Может случиться, что у взрослого длительное время держится незначительная температура - 37 градусов. Это свидетельствует о воспалительном процессе в организме, поэтому следует тут же показаться доктору.
Диагностировать воспаление легких без помощи самого больного практически невозможно. Признаки воспаления легких у взрослого без температуры напрямую зависят от общего состояния больного.
Важно
Взрослый человек ощущает по своему состоянию, что с ним что-то не так, и должен обязательно рассказать об этом врачу. Следует более ответственно относиться к своему здоровью, и тогда заболевание не перейдет в хроническую форму.
Родных больного должны насторожить следующие симптомы, которые также свидетельствуют о пневмонии - чрезмерная слабость, тяжелое дыхание (возможно затруднение при вдоху или выдохе), повышенная потливость, безосновательная и постоянная жажда, боли и ломота во всем теле. Кстати, скрытое воспаление легких также характеризуется отсутствием движения одной стороны грудной клетки при вдохе или выдохе.
Если у больного вы обнаружили несколько из этих симптомов, следует немедленно вызвать врача, который поставит точный диагноз и назначит лечение, адекватное состоянию человека.
Помните
Очень важно вовремя выявить пневмонию у больного. В противном случае на легочной ткани формируются склерозированные участки. Они не в состоянии участвовать в газообмене, поэтому рабочая часть легких сокращается, и это не лучшим образом сказывается на качестве дальнейшей жизни человека. Возможны и другие осложнения протекания болезни, некоторые из них могут привести к летальному исходу.
Поэтому, как только у вас возникло подозрение на воспаление легких, вызывайте скорую или врача на дом. Больше пейте и не принимайте никаких лекарств, чтобы у доктора была полная картина заболевания. Врач должен обязательно послушать больного и назначить ему медицинские исследования. Рентген поможет определить, действительно ли у больного пневмония, и показать осложнения от болезни. Только после этого может быть поставлен диагноз - воспаление легких.
Если пневмония была диагностирована вовремя, осложнения не возникают, и врачи делают благоприятные прогнозы. Обычно уже после трех-четырех недель эффективного лечения человек полностью выздоравливает. Пневмония без температуры - очень непредсказуемый процесс, поэтому следует беречь свое здоровье и внимательно относиться к каждому недомоганию.
Воспаление легких: симптомы (без температуры). Какие бывают симптомы при воспалении легких
К сожалению, пневмония встречается довольно часто. Органы дыхания весьма чувствительны ко всякого рода инфекциям, бактериям и грибам. Многие часто задают вопрос: "Какие симптомы при воспалении легких?" Обязательно ли должна быть высокая температура? Многие заболевания носят латентный характер. Нередко в скрытой форме протекает и воспаление легких. Симптомы без температуры значительно осложняют постановку диагноза.
Воспаление легких
Пневмония – это тяжелое заболевание органов дыхания, при котором поражаются ткани легких. Спровоцировать такое состояние могут стрептококки, стафилококки, другие бактерии, хламидии, легионеллы, некоторые грибы (например, кандида), вирусы гриппа, герпеса. Инфекция "поселяется" не в носоглотке, а опускается ниже, вызывая воспалительный процесс в легких. Продукты жизнедеятельности возбудителей, которые являются по своей сути токсинами, отравляют организм. Особый вред наносится центральной нервной системе, сердцу и органам кровотока. Проникают патогены внутрь организма воздушно-капельным путем. Нередко вызвать заболевание могут бактерии, которые населяют область верхних дыхательных путей.
Причины возникновения
В основном пневмония развивается на фоне ослабления иммунитета и респираторных заболеваний. При значительном переохлаждении ослабевают защитные силы организма, и вредные микробы без особого труда проникают в ткани легких. Кроме того, переутомление, неправильное питание, отсутствие необходимых витаминов и минералов, стресс и сильные эмоциональные всплески также способствуют развитию такого заболевания, как воспаление легких. Симптомы (без температуры или со значительным ее повышением), кашель должны насторожить пациента. Опасность латентного течения болезни заключается в том, что существует большой риск возникновения всевозможных осложнений (поражение центральной нервной системы и коры головного мозга, снижение уровня красных кровяных телец в крови) и проч. На мягко протекающую болезнь не обращают особого внимания, ее несложно спутать с другими схожими недугами.
Типы воспаления легких
Классические симптомы пневмонии

Наиболее часто встречается пневмония как осложнение при острых респираторных заболеваниях. Как самостоятельная болезнь при инфекциях она не так широко распространена. Каковы первые симптомы воспаления легких? Кашель, который имеет постоянный характер, а со временем он становится надрывистым, с мокротами. Температура тела значительно повышается, человека знобит. Нередко парацетамол не оказывает никакого действия. Становится тяжело дышать, попытка сделать глубокий вдох провоцирует приступ кашля. Стоит обратить внимание и на синеватый оттенок кожи вокруг рта и крыльев носа. Если через неделю простудное заболевание не проходит, или же симптомы усугубляются, врач также может заподозрить пневмонию. Знание того, какие симптомы при воспалении легких чаще всего встречаются, поможет вовремя обратиться к доктору. Ведь данное заболевание крайне опасно, тем более у маленьких детей.
К сожалению, широко распространено мнение, что пневмония – это заболевание, при котором обязательна высокая температура. Ее отсутствие вводит в заблуждение людей, они даже не подозревают, что уже развивается такая болезнь, как воспаление легких. Симптомы без температуры характеризуют атипичную пневмонию. Общая вялость, усталость, головная боль, тошнота – на все эти признаки человек нередко закрывает глаза. К тому же заподозрить пневмонию можно, если дыхание становится тяжелым, ощущается боль в грудной клетке, появляется одышка. Кашель, который долго не проходит, должен насторожить. Все это и составляет главные признаки. Воспаление легких (симптомы бывают часто противоречивы) требует полного обследования для подтверждения диагноза, в том числе рентгеновского исследования и анализа крови для определения уровня лейкоцитов.

Пневмония у детей
А как протекает пневмония у детей? Заболевание имеет свои особенности. Воспаление легких у грудничков симптомы имеет следующие: вялость, беспокойство, плохой сон и аппетит. Атипичная пневмония характеризуется тем, что ребенок постоянно хочет спать, он буквально засыпает на ходу. Он не будет совершать привычные для него действия, не хочет играть, если развивается воспаление легких. Симптомы (без температуры) включают также повышенную потливость, боли в разных участках тела. Дети в период заболевания становятся более капризными. Если есть подозрение на обычное воспаление легких, симптомы Комаровский выделяет следующие: длительный кашель, высокая температура тела не проходит через 3-4 дня. Можно провести небольшой тест. Если в дыхании участвует большее количество мышц, оно дается как бы с трудом, то возможно развитие пневмонии. Для постановки диагноза следует обратиться к педиатру. Обязательным является анализ крови, который определит уровень лейкоцитов.
Лечение
Если поставлен соответствующий диагноз, следует незамедлительно начинать терапию. Атипичная пневмония хорошо лечится антибиотиками, которые подбираются в зависимости от типа возбудителя. В среднем, продолжительность лечения составляет приблизительно 10 дней. Дополнительно доктор назначает специальные препараты от кашля. Они способствуют разжижению мокроты. Неправильно подобранные лекарства (если пациент решил назначить себе их сам) только усилят приступы кашля и сделают его жестким. Если имеется высокая температура, то самостоятельно можно принять жаропонижающие препараты. На протяжении всей болезни рекомендуется обильное теплое питье. Если возраст пациента менее 60 лет, и нет сопровождающих заболеваний, то терапия может проводиться и в домашних условиях. Показаниями к госпитализации являются риск возникновения осложнений, тяжелая форма протекания болезни, возраст старше 60 лет. Дополнительно к антибактериальной терапии специалист может назначить дыхательную гимнастику, витаминные препараты, массаж и лечебную физкультуру.
Действия, которые нельзя совершать при пневмонии
Если обнаружены все признаки (воспаление легких симптомы имеет достаточно характерные) данного заболевания, то важно помнить и то, чего делать категорически нельзя. Прежде всего не стоит принимать антибиотики самостоятельно. Только при полной клинической картине с установленным типом возбудителя специалист назначает необходимые препараты. Нельзя прогревать грудную клетку. Баня, сауна и горячие ванны находятся под строгим запретом. Лекарства от кашля также назначает только врач. Если температура тела не превышает значения 37,5 °С, то не стоит принимать жаропонижающие препараты. Нужно дать организму возможность побороться с пневмонией самостоятельно. Большие физические нагрузки, отсутствие постельного режима только усугубит течение болезни. Даже если госпитализация не нужна, не стоит переносить болезнь на ногах.
Воспаление легких у животных
Пневмония нередко встречается и у животных. Очень важно знать, что такое состояние является прямой угрозой жизни питомца. Воспаление легких у кошек симптомы имеет схожие с теми, которые наблюдаются и у людей. Прежде всего развивается кашель. К тому же животное теряет активность, отказывается от приема пищи. Какие симптомы при воспалении легких можно наблюдать еще? Один из них - высокая температура. Для подтверждения диагноза проводится рентгеноскопическое исследование. Воспаление легких у собак симптомы имеет те же. Однако нередко четвероногие друзья сохраняют свою привычную активность и ведут вроде бы обычный образ жизни. При стабильном состоянии, когда животное активно и имеет нормальный аппетит, терапия проводится в домашних условиях. Если же кошка или собака пассивна, плохо кушает, то до нормализации состояния лечение происходит в стационаре. Все, как у людей. Бывает у друзей наших меньших и критическое состояние, при котором необходима вентиляция легких. Как и в случае с человеком, лечение кошек и собак не обходится без применения антибактериальных препаратов. Дополнительно показана и физиотерапия, способствующая отделению мокроты. В случае если терапия проводится на дому, стоит обращать внимание на погодные условия. Нежелательны прогулки в сырую, дождливую погоду. Важно завершить курс приема антибиотиков согласно рекомендациям ветеринара.
Сколько дней держится температура при пневмонии?
Очень важно знать как можно больше о признаках воспаления легких, а также о том, сколько держится температура при пневмонии, чтобы своевременно начать правильное лечение.

Пневмония возникает в результате развития патогенных бактерий. Это заболевание часто становится осложнением обычной простуды. Чаще всего пневмонией страдают жители районов с сырым и холодным климатом.
Первые признаки воспаления легких очень схожи с симптомами ОРЗ, наибольшую опасность представляет пневмония, которая стала осложнением перенесенной на ногах простуды.
Повышенная температура тела, кашель, слабость и апатия могут быть проявлением воспаления легких. В начале болезни температура тела не выше 38 градусов по вечерам, к утру она восстанавливается до нормальных значений. У людей с достаточно крепким иммунитетом эта стадия может длиться до 2 недель, при этом кашель сохраняется сухим, беспокоит першение в горле. Для того чтобы не запустить болезнь, нужно обратиться к врачу, если температура тела повышается в течение 5 дней.

Каких-либо острых и беспокоящих проявлений может не быть, только ощутимое ухудшение самочувствия, слабость. Затем температура поднимается до 39-40 градусов, появляется одышка при ходьбе, а кашель становится влажным, иногда с выделением кровянистой мокроты. Также могут отмечаться головные боли и боль в груди. Все эти неприятные проявления можно быстро снять, если вовремя обратиться к специалисту и принимать назначенное лечение.
Врачи не устают напоминать о том, что не следует сбивать температуру ниже 38 градусов. И этому есть обоснованное наукой объяснение. В результате развития болезнетворных микробов в дыхательных путях вырабатываются пирогены. Их же производит и иммунная система человека. Именно пирогены становятся причиной повышения температуры. Если она держится в пределах 37-38 градусов, то обмен веществ ускоряется и происходит подавление бактерий, вызвавших болезнь. Но если температура поднялась выше 39 градусов, то это означает, что организм сам не может справиться с нейтрализацией патологического процесса.
Слишком высокая температура тела, как и пониженная, усугубляет течение пневмонии. Поэтому специалисты по лечению болезней легких советуют сбивать ее до нормальных физиологических значений.
Как долго держится температура при воспалении легких

Обычно высокая температура тела до 39 градусов сохраняется до тех пор, пока не начнут действовать антибиотики, назначенные врачом. Обычно даже после начала лечения она может держаться до 3 дней. Если воспалительный процесс затронул оба легких и развилась двусторонняя пневмония, градусник может показывать 37-38 градусов в течение нескольких недель, что требует тщательной и подробной диагностики: возможно, инфекционное воспаление затронуло и другие органы.
Иногда пневмония может протекать без температуры – это опасно. Больной может продолжать вести обычный образ жизни, а инфекция тем временем будет набирать обороты.
Если повышение температуры произошло резко до отметок 40-41 градус, необходимо сразу же обратиться за медицинской помощью. Нельзя пытаться самостоятельно сбивать жар и заниматься самолечением.
Вообще нельзя точно сказать, сколько дней держится температура при пневмонии. Это зависит от возбудителя болезни: вируса, грибка, бактерии. Возможно сочетание нескольких возбудителей одновременно, и тогда даже на фоне лечения температура будет оставаться повышенной. Если жар не сбивается в домашних условиях, может понадобиться лечь в больницу, чтобы постоянно находиться под наблюдением врачей.
Какая бывает температура при пневмонии

Для воспаления легких характерна температура 37-38 градусов. Если она отмечается в течение 5 и более дней, нужно обратиться к врачу.
Высокая температура 39-40 градусов является показателем того, что воспалительный процесс усилился, и организм не способен нейтрализовать инфекцию. Если температура поднялась до 41 градуса, необходимо вызвать скорую, особенно если речь идет о ребенке. Это может свидетельствовать о том, что заболевание взяло вверх над защитными реакциями организма.
Сколько дней она длится, зависит от индивидуальных особенностей человека, возбудителя болезни и эффективности лечения. Но в любом случае необходимо отслеживать температуру и рассказать о ней врачу.
Очаговая пневмония, когда инфекция затронула не целое легкое, а только отдельные его доли, может проявляться субфебрильной температурой, которая держится до 5 суток. У пожилых людей и тех, у кого снижен иммунитет, повышения температуры может не быть.
Если градусник показывает 40-41 градус, следует немедленно обратиться за экстренной медицинской помощью. Это состояние считается критическим и требует немедленного врачебного вмешательства. Особенно важно об этом помнить, если болеет ребенок.
Когда и как сбивать жар
Снижать температуру при болезни можно только после консультации с медицинским работником. Он порекомендует лекарственные средства, которые будут достаточно эффективны. Но можно попробовать воспользоваться и народными методами, только очень важно делать это крайне осторожно, чтобы не навредить.
Можно обтереть человека полотенцем, смоченным в растворе воды и уксуса. Вода должна быть теплой, но не горячей. Хороши при жаре ягодные морсы, малиновый или клюквенный. Чай из липы или тимьяна усилит потоотделение. Напитки из меда и лимона, а также сок из смородины или отвар шиповника или цитрусовые содержат большое количество витамина С, который отлично помогает справиться с воспалением легких.
Температура после пневмонии

После выздоровления температуры быть не должно. Если она продолжает подниматься в течение дня, это значит, что лечение было прекращено слишком рано или развился очаг хронического воспаления в ткани легких. Если возбудителей болезни было несколько, то лечение должно быть направлено на устранение всех микробов, вирусов. Часто больные не желают принимать слишком много лекарств, особенно если они назначены ребенку, боясь, что «химия» причинит вред. Но это в корне неправильно: болезнь может перейти в хроническую форму, и победить ее будет очень сложно.
Если спустя какое-то время после выздоровления снова резко поднялась высокая температура, это может быть признаком возобновления недолеченной инфекции легких. Необходимо обратиться к врачу и принять все меры для ликвидации очага инфекции.
Небольшие повышения температуры, которые могут отмечаться в течение непродолжительного времени, не опасны. Они исчезнут, как только количество пирогенов в организме придет в норму.
Температура при воспалении легких – это очень важный симптом, особенно пристально надо следить за ней, когда пневмонией болеет ребенок. Чем он младше, тем опаснее могут быть осложнения. Для того чтобы выздоровление наступило как можно скорее, врач назначит комплексное лечение, которое займет до 2 и более недель, в зависимости от тяжести состояния и возбудителя болезни. Лихорадка будет продолжаться какое-то время и после начала лечения, необходимо об этом сказать врачу.
Воспаление легких – сложная и довольно непредсказуемая болезнь, поэтому важно соблюдать все рекомендации медиков и не пытаться справиться с ней самостоятельно или с помощью только средств народной медицины.
Болезненный процесс может очень быстро усугубиться, состояние больного резко ухудшиться.
Лучше всего профилактика, существуют даже прививки от тех возбудителей пневмонии, которые чаще всего встречаются.
Вопреки распространенному заблуждению, беременность не всегда сопровождается характерными признаками вроде токсикоза. Списывая увеличение массы тела и задержку на различные заболевания, женщина узнает о своем положении уже во II триместре. Беременность без симптомов не является нарушением, но затрудняет вынашивание малыша, не давая возможности своевременно диагностировать патологии развития плода.
Достоверные и вероятные признаки наступившей беременности
Точно определить беременность на раннем сроке невозможно без лабораторного исследования. Наиболее достоверную информацию дает анализ крови на ХГЧ – хорионического гонадотропина, синтезирующегося после прикрепления зародыша к слизистой оболочке матки. Гормон преимущественно концентрируется в крови, но особенно чувствительные тесты на содержание его в моче могут показать бледную вторую полоску в первые недели гестации.
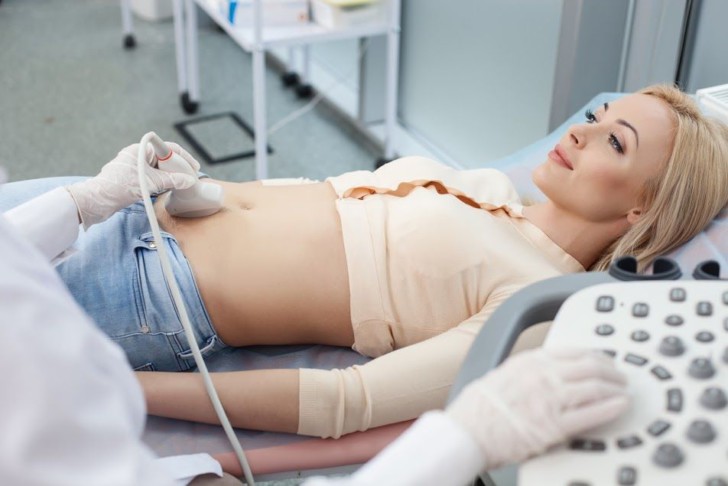
Определить беременность на ранних сроках позволяет УЗИ, но с условием, что исследование проводится на высокочувствительном аппарате опытным специалистом. Зародыш в первые недели развития имеет размеры не более 4 мм, из-за чего его трудно заметить. Помимо установления факта зачатия данное исследование позволяет оценить состояние внутренних половых органов и выявить патологию.
Как правило, указанные методы используют для выявления патологий развития плода. При подозрении на беременность первым проводят гинекологический осмотр.
Несмотря на то, что внутренние половые органы женщины видоизменяются уже в первые недели после зачатия (размягчение нижней стенки матки, посинение слизистой влагалища), только опытный специалист может точно определить беременность на раннем сроке.
До обращения к врачу женщина может узнать о своей беременности по следующим признакам:
- Задержка менструации. Ввиду нестабильности менструального цикла у многих женщин он является крайне неверным признаком наступившей беременности. На задержку как на признак недавнего зачатия могут опираться пациентки с регулярным циклом.
- Дискомфорт в области груди. Набухание и боль в молочных железах связаны с подготовкой организма к лактации, а поэтому этих симптомов, как правило, нет в первые недели после зачатия. В случае ранней болезненности груди дискомфорт исчезает к концу 3-го месяца.
- Повышение базальной температуры до 37,3-38°С, связанное с усиленной выработкой прогестерона. Чтобы получить точные результаты, измерения нужно проводить утром, не вставая с постели. Повышенная базальная температура не всегда означает наступившую беременность и может быть связана с гинекологическими патологиями.
- Токсикоз. Тошнота и рвота беспокоят 75% женщин и проходят к началу II триместра. В отличие от отравления при беременности данные симптомы сопровождают пациентку регулярно и усиливаются при контакте с раздражающими запахами и продуктами.
- Пониженное артериальное давление, связанное с усиленной выработкой прогестерона. Гормональная перестройка сопровождается головокружением, слабостью, сонливостью и невозможностью сосредоточиться на трудовой деятельности.
- Влагалищные выделения. В норме после прикрепления плодного яйца к матке у женщины в течение нескольких недель наблюдаются необильные прозрачные выделения без запаха, похожие по консистенции на слизь (рекомендуем прочитать: ). Назначение этой жидкости – защита половых органов от инфекций.
Может ли беременность не сопровождаться никакими симптомами?
Дорогой читатель!
Эта статья рассказывает о типовых способах решения Ваших вопросов, но каждый случай уникален! Если Вы хотите узнать, как решить именно Вашу проблему - задайте свой вопрос. Это быстро и бесплатно !
Некорректно говорить о бессимптомной гестации. При беременности всегда есть отличительные признаки, которые женщина по причине неопытности списывает на различные патологии или переутомление. Несвоевременная диагностика нередко обусловливается отсутствием токсикоза, который, по распространенному заблуждению, должен сопровождать каждую беременность (рекомендуем прочитать: ).
Причины отсутствия признаков беременности
Относительно беременности, при которой нет никаких признаков, было предложено немало теорий. Ни одна из них в полной мере не объясняет причин, почему гестация протекает без симптомов.
Предпосылками к незаметному вынашиванию малыша являются:
- Нерегулярный менструальный цикл - наиболее распространенная причина бессимптомной гестации. Женщины привыкают к нарушению и принимают длительно отсутствующие менструации за последствия переутомления, приема лекарств или гормонального сбоя.
- «Омывание плода» – явление, встречающееся примерно у 30% беременных. Представляет собой скудное кратковременное кровотечение, возникающее в день начала менструаций, а потому ошибочно принимаемое женщинами за месячные. Возникает вследствие образования новых сосудов, необходимых для питания плода, или, что случается реже, отслойки плаценты.
- Комплекция беременной. Живот может быть незаметен у полных и миниатюрных пациенток. Первые принимают увеличение объема талии за простую прибавку в весе. У вторых малыши, как правило, приобретают ту же комплекцию, что и приводит к незначительному увеличению живота.
- Прикрепление плодного яйца к задней стенке матки, из-за чего плод растет «внутрь» брюшной полости. Живот может быть совсем незаметен, если женщина обладает хорошо тренированным прессом. В этом случае мышцы являются каркасом, не дающим плоду выпирать за пределы живота.
- Патологии. Маловодие и гипотрофия плода – распространенные причины беременности без симптомов. Недостаточное количество околоплодных вод и проблемы с внутриутробным развитием приводят к недоношенности и возникновению у малыша различных пороков, поэтому беременным нужно регулярно проходить осмотры у гинеколога.
- Неопытность, из-за которой женщины принимают беременность без признаков за расстройство пищеварения. Такое явление распространено среди пациенток, носящих первенцев и принимающих шевеления малышей за урчание и повышенное газообразование в кишечнике.
Почему могут идти месячные?
Незначительные кровотечения во время беременности встречаются у 25% женщин и не являются патологией. Единичное появление нескольких капель крови связано с гормональной перестройкой и прикреплением плода к матке, поэтому неправильно называть такие выделения месячными.
Кровотечения во время беременности возникают из-за:
- Гормонального дисбаланса. Наиболее частая причина кровотечения, которая связана с недостаточной секрецией прогестерона или переизбытком андрогенов. Данное нарушение, как правило, не сопровождается болью и обширной кровопотерей, но требует немедленного вмешательства специалистов, т.к. может привести к выкидышу.
- Прикрепления плодного яйца к стенке матки. Неопасный тип кровотечения, встречающийся у 1/3 пациенток. Возникает вследствие повреждения слизистой оболочки трофобластом – клеточной оболочкой, образующейся вокруг оплодотворенной яйцеклетки. Не вызывает боли и проходит в течение нескольких дней.
- Прорывного кровотечения, из-за которого и возник миф о менструациях во время беременности. Возникает вследствие недостатка прогестерона, блокирующего выход новых яйцеклеток. Не сопровождается болью и, как правило, прекращается с началом II триместра.
- Размещения плаценты над шейкой матки. В этом случае наблюдается обильное, но безболезненное кровотечение. Плацентарное предлежание, выявленное на ранних сроках, неопасно для плода. Если нарушение возникает в III триместре, это чаще всего провоцирует обильную кровопотерю во время родов. Независимо от тяжести патологии требуется специальное лечение и соблюдение постельного режима.
- Созревания 2-х яйцеклеток. В этом случае возможно 2 варианта развития ситуации: отторжение одной неоплодотворенной яйцеклетки или уже сформировавшегося эмбриона. Чаще всего встречается после ЭКО.
- Отслойка плаценты. В зависимости от степени отделения «детского места» кровотечение может быть как обильным, так и вовсе отсутствовать. Независимо от объема кровопотери пациентка всегда испытывает тупую нарастающую боль внизу живота, в верхней части бедер и в пояснице.
- Аномалии строения и патологии внутренних половых органов. Нестандартная форма матки (седловидная, с загибом), патологическое разрастание эндометрия и опухоли затрудняют прикрепление плодного яйца к слизистой оболочке, что и вызывает кровотечение. При аномальном строении матки вынашивание малыша проходит под наблюдением врача. При наличии патологии требуется прерывание беременности.
- Неаккуратного осмотра или полового акта. Кровь появляется из-за повреждения тонких сосудов, перегруженных вследствие усиления кровотока в области малого таза. Несмотря на то, что такое кровотечение не представляет опасности ни для женщины, ни для плода, нужно обязательно сообщить о нем врачу.
- Выкидыша, при котором обильная кровопотеря сопровождается судорогами и острой болью внизу живота.
В каких случаях следует незамедлительно обратиться к врачу?
В норме до 20-ой недели беременности могут сохраняться скудные безболезненные кровотечения, о которых не стоит беспокоиться, но все равно необходимо сообщить о них врачу. Нужно незамедлительно обратиться к специалисту, если обильные кровотечения сопровождаются болью и выделением сгустков крови. Такое явление, как правило, свидетельствует о выкидыше.
Наибольшую опасность представляет собой внематочная беременность, связанная с прикреплением плодного яйца вне матки – в маточных трубах, яичниках и даже в брюшной полости. Характеризуется сильной тянущей болью, слабостью и тошнотой, из-за чего женщины с дисменореей ошибочно принимают ее за начало менструации.
Акушеры-гинекологи многих стран в последнее время отмечают высокую тенденцию роста венерических инфекций. Наиболее частой причиной посещения врача у женщин становится вагинальное поражение, вызванное грибами рода Candida – вульвовагинальный кандидоз. Наблюдается воспаление слизистых оболочек: уретры, вульвы, влагалища.
Причины и способы передачи инфекции
Распространена молочница среди женского населения детородного возраста: больше чем половине женщин врачи ставили этот диагноз. Виной этому плохая экология, неправильное питание и частые стрессы, а также бесконтрольное применение медицинских препаратов, иммунодепрессантов, антибиотиков и гормоносодержащих контрацептивов.
Инфекция может передаваться половым путем, поэтому заболевание встречается и у мужчин, но гораздо реже.
Беременная женщина, болеющая молочницей, является передатчицей инфекции своему новорожденному ребенку. В наиболее тяжелой форме вульвовагинальный кандидоз протекает у ВИЧ-инфицированных больных: организм лишен всякой сопротивляемости и болезнь прогрессирует.
Как выявляют болезнь?
Кандидоз бывает трех видов: кандидоносительство, острый и хронический (рецидивирующий). Первая клиническая форма протекает скрыто и она считается самой легкой. Грибы присутствуют в организме, но сильный иммунитет не дает инфекции развиваться. Острый кандидоз протекает не более двух месяцев, а хронический сохраняется постоянно, немного заглушаясь лечением. Рассмотрим симптомы вульвовагинального кандидоза:
- творожистые выделения обильного или умеренного характера из половых путей;
- сильный зуд, жжение, раздражение влагалища, реже – в области анального отверстия;
- неприятные ощущения во время полового акта или водных процедур;
- непрекращающийся неприятный запах;
- боли при мочеиспускании.
Болезненно любое прикосновение к стенкам влагалища, происходит снижение половой активности. Важно, что симптомы могут не проявляться, поэтому следует записаться на прием к гинекологу и сдать анализы. Врач возьмет мазок и соскоб с пораженных участков, определит наличие возбудителей инфекции и подберет схему терапии.
Обостряется кандидоз за неделю до начала менструации и несколько стихает во время критических дней. Реже инфекция может поразить мочеиспускательный канал и распространяться в мочевом пузыре. Тогда начинает развиваться цистит и кандидозный уретрит.
Методы терапии?
Существует множество препаратов местного применения, способных обеспечить эффективное лечение вульвовагинального кандидоза. Применение азоловых препаратов ликвидирует симптомы и ведет к излечению в 90% случаев после проведения терапии. Основными препаратами блокирования инфекции были и остаются:
- кремы,
- мази,
- вагинальные таблетки,
- свечи-супозитории.
Свечи («Нео Пенотран Форте», «Тержинан», «Бетадин», «Ливарол» и т. д.) не очень удобны в применении (постоянно нужно использовать прокладки) и имеют длительную продолжительность лечения – до 7 дней. Чаще используют таблетки одноразового применения, которые имеют широкий спектр действия («Дифлюкан», «Микомакс»): лечение здесь длится всего 1-3дня. Капсулы ликвидируют грибок не только во влагалище, но и во всем организме, а интравагинальные мази – «Бутоконазол», «Клотримазол», «Тиоконазол» – чаще применяются совместно с другими препаратами.
Препараты для лечения вагинитов борются с одной инфекцией, но имеют совершенно разные побочные эффекты. Все медикаменты назначаются гинекологом исходя из индивидуальных особенностей организма пациентки. Не используйте непроверенную информацию и соблюдайте дозировки, назначенные врачом.
Диета для пациенток
Хронический и острый вульвовагинальный кандидоз наряду с медикаментозным лечением эффективно блокируется при соблюдении строгой диеты:
- Очищение организма. Обильное питье (сок, вода), различные чаи опорожняющего действия, клизмы.
- Для восстановления благоприятной флоры кишечника принимайте препараты, восстанавливающие баланс бактерий (назначит врач). Лактобактерии повышают иммунитет и сопротивление организма инфекциям.
- Какие продукты следует исключить из рациона: алкоголь любого вида; сыры, грибы, сухофрукты; сахар, мед, газированные напитки; маринады, различные соусы, содержащие уксус.
- Полезные продукты при лечении: белок – мясо, рыба, яйца; салат из морских водорослей; оливковое масло и орехи; различные отвары – шиповник, рябина, душица, черная смородина и боярышник.
Терапия при беременности
Каждая третья беременная женщина обращается к гинекологам с этой проблемой. Неактивные грибки, находившиеся в организме, с течением беременности начинают размножаться и беспокоить беременную, идет обострение хронической формы болезни. Вульвовагинальный кандидоз имеет благоприятную среду для размножения в кислотном балансе влагалища, так как организм в этот период претерпевает большие гормональные изменения.
Осложнения при беременности:
- Кандидозное поражение всех внутренних органов.
- Полный отказ от лечения может привести к гибели плода.
- Недоношенность плода (роды на 7-8 месяце беременности)
- Хроническая гипоксия плода.
- Преждевременная потеря околоплодных вод.
- Роды проходят труднее, сопровождаясь многочисленными разрывами мягких тканей.
Грибок поражает органы новорожденного: слизистую, кожные покровы, пуповину. Заражение малыша чаще всего происходит при родах, но если молочница в запущенной стадии, то проблемы начинаются еще в период вынашивания.
Лечение стоит начинать после 12 недели беременности, так как токсичность препаратов может навредить формирующемуся плоду. Далее возможно локальное лечение суппозиториями. Оно не самое эффективное, поэтому вспышки кандидоза возможны снова.
Основные направления профилактики молочницы:
- Использование средств защиты во время полового акта, особенно при смене партнера.
- Не используйте гормональные контрацептивы, как средство защиты от беременности, без назначения врача.
- Правильное питание и отказ от изнуряющих диет.
- Ограничьте спринцевания влагалища, ведь так вымываются полезные бактерии, нарушается pH влагалищной среды.
- Во время антибиотикотерапии используйте противогрибковые свечи.
- Отказ от курения и употребления алкоголя. Эти привычки снижают общую сопротивляемость организма.
- Сон и отдых.
Это довольно простые меры профилактики, но в то же время, они очень действенны. Соблюдая их, вы можете быть уверены, что вульвовагинальный кандидоз вас не побеспокоит.
Молочница без выделений
 Молочница – это заболевание, с которым женщины сталкиваются очень часто. Потому что возбудитель, грибок Candida, постоянно присутствует в организме. Но в обычном состоянии грибок не приносит неприятностей, кроме ситуаций, когда его количество резко начинает увеличиваться. Основные симптомы, возникающие при активности грибка знакомы каждой женщине - выделения похожие на творог имеющие неприятный запах, зуд и жжение в половых органах. Но бывает в организме, что выделений нет, есть признаки воспаления, и это может быть молочница без выделений. В таком случае главное своевременно определить, что у женщины кандидоз у и не допустить запущения и перехода болезни в хроническое состояние.
Молочница – это заболевание, с которым женщины сталкиваются очень часто. Потому что возбудитель, грибок Candida, постоянно присутствует в организме. Но в обычном состоянии грибок не приносит неприятностей, кроме ситуаций, когда его количество резко начинает увеличиваться. Основные симптомы, возникающие при активности грибка знакомы каждой женщине - выделения похожие на творог имеющие неприятный запах, зуд и жжение в половых органах. Но бывает в организме, что выделений нет, есть признаки воспаления, и это может быть молочница без выделений. В таком случае главное своевременно определить, что у женщины кандидоз у и не допустить запущения и перехода болезни в хроническое состояние.
Факторы, способствующие возникновению заболевания
Кандидоз является частым заболеванием для женщин, поэтому основная симптоматика известна и каждая женщина, обнаружив у себя признаки воспаления, сравнивает их с симптомами проявления молочницы. Но если выделения, которые беспокоят при этом процессе, отличаются от классического «творожистого» вида, заподозрить кандидоз достаточно сложно. Бывает ли молочница без выделений? Да, такое случается. Более того, молочница, которая протекает без выделений, является более опасной для организма из-за того, что процесс диагностирования осложнён, и прежде чем будет установлена истинная причина воспалительного процесса возможно проведение неправильного лечения. Это может нанести дополнительный вред организму. Такое может происходить, если самостоятельно назначить себе антибиотики и возбудить активность грибка, при которой усиливается воспаление. Может ли быть молочница источником проблем в случае наличия зудящих болей и жжения в области половых органов? Следует обратить внимание на такие факторы, которые могут сопровождать появление нехарактерных симптомов:
- снижение общего иммунного состояния организма;
- постоянный приём противозачаточных таблеток в течение длительного времени;
- вероятность беременности;
- наличие излишнего веса;
- заболевания щитовидной железы, сахарный диабет обоих видов;
- длительный прием антибиотиков, способствующий активному росту грибков дрожжевого типа;
- лечение с помощью гормонов;
- излишнее увлечение интимной гигиеной с использованием специальных средств, что приводит к нарушениям флоры во влагалище;
- половые контакты без защиты;
- наличие заболеваний мочеполовой системы, в том числе и венерических;
- постоянные стрессы и перенапряжение, недостаток сна;
- переохлаждение;
- излишнее потребление углеводной пищи, пряных и острых блюд.
В таком случае следует пройти обследование, позволяющее точно определить, не является ли источником беспокойства молочница без выделений. Также есть случаи, когда молочница без творожистых выделений беспокоит женщину потому, что она является носителем грибка Candida, и в процессе исследований обнаруживают кандидоз в других отделах организма. По данным медиков, эта причина возникновения заболевания пока не приобрела массового распространения, тем не менее по всему миру около 20% женщин являются кандидоносителями. Также протекание заболевания без специфической симптоматики может говорить о хроническом состоянии болезни, которая была запущена при отсутствии адекватного лечения в активной фазе.
Диагностика кандидоза без выделений
В случае если обнаружен воспалительный процесс, протекающий без выделений, но есть жжение и зуд во влагалище, стоит пройти ряд анализов для определения в чём причина. Кандидоз обычно показывает, что в общем состоянии организма происходят нарушения. Поэтому важно провести полное обследование организма, чтобы исключить наличие таких заболеваний, как:
- гепатиты всех видов;
- синдром иммунодефицита;
- хламидиоз;
- вирус папилломы, кондиломы;
- герпес половых органов;
- выпадающая матка.
В случае обнаружения сопровождающих заболеваний лечение будет назначаться комплексом, который будет действовать и на молочницу, и на заболевание. Для этого необходимо сделать такие исследования:
- общий анализ крови;
- общий анализ мочи;
- мазок на бактерии;
- анализ чувствительности к действующим веществам.
Причиной молочницу могут стать и острые фазы уже присутствующих хронических заболеваний, которые, как говорилось, и могут провоцировать активность грибка.
Бывает, что признаки относятся к процессам, напрямую связанным с возрастом женщины, когда происходит изменение структуры слизистой влагалища и могут беспокоить зудящие боли. При воспалении прямой кишки, диабете, гепатите, лейкозе и трещинах в анальном проходе тоже могут появляться зудящие боли в половых органах, но они не имеют отношения к воспалительным процессам мочеполовой системы. Благодаря комплексу анализов и тщательному анамнезу состояния женщины врач сможет точно определить, что беспокоит женщину.
Лечение и профилактические меры
 Если при проведении комплекса диагностических мер был выявлен кандидоз, то методы лечения будут соответствовать основным принципам лечения этого заболевания. Также следует понимать, что полного избавления от грибка в организме невозможно. Все лечебные меры направлены на снижение его активности и тем самым исчезновения воспалительного процесса, который проявляется неприятными ощущениями. Поэтому при лечении обычно применяют такие действия, как восстановление общего состояния иммунитета организма, излечение местных проявлений болезни и общее лечение кандидоза в организме.
Если при проведении комплекса диагностических мер был выявлен кандидоз, то методы лечения будут соответствовать основным принципам лечения этого заболевания. Также следует понимать, что полного избавления от грибка в организме невозможно. Все лечебные меры направлены на снижение его активности и тем самым исчезновения воспалительного процесса, который проявляется неприятными ощущениями. Поэтому при лечении обычно применяют такие действия, как восстановление общего состояния иммунитета организма, излечение местных проявлений болезни и общее лечение кандидоза в организме.
Для определения схемы терапии при кандидозе необходимо выполнение ряда условий:
- определение препаратов, к которым чувствителен грибок;
- приведение флоры и кислотности кожи и слизистых оболочек половых органов к показателям нормы;
- работа с иммунодефицитом всего организма;
- анализ факторов, провоцирующих заболевание, и работа по их устранению или уменьшению действия;
- лечение заболеваний, передающихся половым путём, в случае их наличия.
Назначение комплексной схемы терапии имеет очень важное значение при борьбе с молочницей, так как если не соблюдать условия возможны постоянные рецидивы и переход заболевания в хроническую стадию.
Медикаментозное лечение
Во многих случаях молочницу необходимо лечить с помощью различных препаратов, которые направлены на борьбу с размножением спор грибка и подавление его активности. Назначает препараты врач, после изучения всех полученных анализов. Существует два метода лечения заболевания, это:
- с помощью препаратов местного применения, которые производят в форме мазей, кремов, вагинальных свечей и таблеток;
- препараты системного применения - когда лекарство в форме таблеток или капсул принимается внутрь, а при тяжёлых или запущенных стадиях заболевания могут вводиться внутривенные инъекции.
Терапия средствами местного действия
Обычно средства для местного воздействия используют в случаях, когда форма заболевания не тяжёлая и срок давности заболевания невелик. Препараты местного применения делятся на несколько групп по своему принципу воздействия на возбудителя заболевания:

- препараты, обладающие воздействием на грибковые возбудители, в основе которых используются действующие вещества на основе клотримазола, кетоконазола и миконазола;
- антибиотики, которые призваны воздействовать на микробную среду, действующими веществами которых это нистатин, натамицин и леворин;
- средства совмещённого действия, содержащие оба активных вещества.
Общим свойством всех препаратов местного применения является схема лечения, обычно это 1-2 раза в день, курс лечения длится 1-2 недели. Преимуществом является быстрое устранение неприятных ощущений, отсутствие общего воздействия на организм, что позволяет использовать даже беременным. Но применение возможно только при лёгком течении болезни, обязательно повторение курса для исключения рецидивов, во время лечения исключаются половые контакты.
Системная терапия
В случае более тяжёлых форм заболевания, частых рецидивов и хронической формы, врач может назначить лечение с помощью средств для внутреннего употребления по специальным схемам приёмам. Препаратами такого спектра действий являются таблетки и капсулы на основе противогрибковых веществ - флуконазол и его производные, кетоконазол, итраконазол. А также антибиотики, воздействующие на грибок - леворин, нистатин, натамицин.
Стоимость курса препаратов для лечения молочницы зависит от того, какое действующее вещество назначил врач и кто производитель препарата. Цена популярных к назначению лекарств такая:
- Клотримазол - 30-60 руб;
- Пимафуцин - 500-540 руб;
- Нистатин -30-60 руб;
- Бетадин - 300-350 руб;
- Залаин - 380-480 руб;
- Ливарол - 450-520 руб.
Восстановление иммунитета
Для того чтобы применяемые лекарства для лечения молочницы без выделений принесли ожидаемый эффект необходимо назначением комплекса, который сможет привести в норму иммунитет организма. Для этого назначают:
- средства, которые восстанавливают баланс флоры слизистой половых органов;
- лекарства, действующие на дисбактериоз кишечника и организма в целом; обязательно с соблюдением специального питания с преобладанием клетчатки и снижением количества углеводов;
- соблюдение норм личной гигиены для приведения в норму показателей кислотности кожи и слизистой;
- приём препаратов, воздействующих на иммунную систему, после консультации с врачом;
- приём сбалансированных общеукрепляющих организм комплексов витаминов и минералов.
Профилактические меры
При любой форме заболевания лекарственные препараты должны приниматься по назначению врача. А меры профилактики по предотвращению возникновения активности грибка важно знать и выполнять. Важно не допускать переутомления, снижения защитных свойств организма и частых заболеваний. Обязательно наладить здоровый рацион питания, отдав предпочтение мясу, овощам и фруктам, кисломолочным продуктам на основе бифидо и лакто бактерий. Ограничить потребление сахара и сладостей, так как их избыток приводит к развитию идеальных условий для грибка, то же самое касается пряностей и продуктов с избытком соли. Соблюдать правила интимной гигиены, использовать нейтральные средства и не нарушать баланс кислотности кожи и слизистой.
Факт, что молочница без выделений приносит определённые трудности с установлением причин недуга. Поэтому очень важно провести диагностику и подобрать метод лечения, который поможет справиться вашему организму с этим непростым заболеванием.
Как можно быстро вылечить молочницу у женщин
Такое заболевание, как кандидоз, возникает как у женщин, так и у мужчин. О том, чем стоит руководствоваться при кандидозе и что делать в таких случаях, вы узнаете в этой статье. Молочница или влагалищный кандидоз лечится легко в домашних условиях. Это заболевание может появиться абсолютно в любом возрасте: как у новорожденной девочки, так и у взрослой женщины. Давайте разберемся, как быстро избавиться от молочницы, как ее определить, и какими препаратами ее лучше лечить.
Молочница (кандидоз) – достаточно распространенное заболевание, которое возникает вследствие ослабленного иммунитета. Дрожжеподобный грибок рода Кандида поражает слизистую и кожные покровы человека. При этом этот грибок активно размножается. Это неприятное заболевание протекает в острой и в хронической форме. При кандидозе симптомы достаточно многообразны, поэтому человек может и не определить его сразу. Но беспокоиться о том, можно ли вылечить молочницу, не стоит, ведь на сегодняшний день избавление от грибков Кандида не является нерешимой проблемой (гомеопатия предлагает эффективные варианты ее решения).
Как бороться с молочницей? Учимся определять симптомы
Навсегда вылечить молочницу в домашних условиях вполне возможно. В данном случае экономить на лекарствах не стоит, так как каждый день болезнь прогрессирует. Схема лечения кандидоза довольно проста. Но у многих девушек возникает вопрос, как быстро вылечить молочницу без вреда для организма. Множество способов предлагает гомеопатия. Прежде чем начать лечение, надо обязательно проконсультироваться с доктором. Лечение грибков Кандида может быть основано на применении современных лекарств (таблетки, капсулы, суппозитории), а также на народной медицине. Но, чтобы понять, что вы заболели именно молочницей (это заболевание неопытные девушки могут спутать с любым другим), вы должны знать симптоматику болезни. При кандидозе появляются:
- белые творожистые выделения из влагалища, которые не имеют запаха;
- покраснение, зуд и раздражение в области половых органов;
- появление болей во время секса, а также при мочеиспускании (эти симптомы проявляются в случае запущенного кандидоза).
Все вышеперечисленное — это первичные признаки заболевания молочницей. Таблетка, выпитая единоразово, не сможет полностью излечить эту болезнь. Лечение кандидоза должно идти планомерно в течение определенного периода. Пролечить его и сразу добиться положительного результата удается не всегда. Но как правильно лечить молочницу? Необходимо пройти комплексное лечение, которое поможет убрать это неприятное заболевание из вашей жизни насовсем.

Лечение может проводиться и в домашних условиях (с расчетом на то, что оно будет эффективно). Многие девушки считают, что такое заболевание, как кандидоз (молочница), передается исключительно половым путем и в обычной жизни им заболеть невозможно. К сожалению, это не так. Кандидоз не является венерическим заболеванием. Ниже представлен перечень, указывающий на признаки, провоцирующие молочницу:
- изменения гормонального фона (могут возникнуть при приеме лекарственных средств, во время беременности и т.д.)
- ослабление иммунной системы (его могут вызвать вирусные заболевания, ангина и т.д.)
- стрессы, депрессия;
- прием антибиотиков (капсулы, таблетки и др).
Главным возбудителем кандидоза является вид грибка — Кандида Альбиканс. Микроорганизму Альбиканс уже не одна сотня лет, поэтому молочница была известна многим девушкам еще до прихода цивилизации. Альбиканс раньше уничтожали при помощи простых народных методов. Гомеопатия и сегодня предлагает много способов, после использования которых грибок кандида прекращает свое активное развитие в организме.
Использование народных методов против кандидоза у женщин в домашних условиях подразумевает такое же планомерное и комплексное лечение молочницы, как и курс терапии лекарственными препаратами. Гомеопатия предлагает много вариантов лечения при кандидозе. Необходимо как можно быстрее остановить развитие грибка на слизистых оболочках. Иногда даже одна свеча может приостановить активное размножение грибка.

Как лечить молочницу у женщин при помощи средств, которые представляет их вниманию гомеопатия? Для того, чтобы уничтожить грибок с помощью средств, используемых в гомеопатии, был создан целый спектр лекарственных препаратов, которые помогают справиться с заболеванием не за день, но зато уже навсегда. При этом гомеопатия предлагает женщинам в «интересном» положении, девушкам с ослабленным иммунитетом наиболее приемлемые способы уничтожения грибка.
Прежде чем начинать лечение грибка, вы должны быть уверены на 100%, что эта болезнь спровоцирована разновидностью грибков Кандида. Обнаруженный грибок не всегда может свидетельствовать именно о кандидозе. Он может говорить о начале серьезного заболевания, против которого таблетка или свеча, используемые при молочнице, бессильны. Необходимо строго следовать инструкции. Составленная врачом схема лечения поможет быстро избавиться от кандидоза.
Лечение грибков рода Кандида не представляет особых трудностей, но вы должны делать все возможное, чтобы не допустить рецидива. Как правильно лечить молочницу? Вы должны прежде всего укрепить свою иммунную систему. Для этого нужно принимать витамины. Можно использовать эффективный народный метод: пить настойку женьшеня.
Вопрос о том, как быстро и эффективно вылечить молочницу – достаточно распространенный, поэтому мы подготовили для вас целый перечень действенных способов. Для того, чтобы уничтожить кандидоз в домашних условиях, можно делать спринцевание. Этот метод, безусловно, эффективен, и он позволяет уничтожить грибок кандида альбиканс и убрать признаки кандидоза, но перед этим нужно обязательно проконсультироваться с врачом.

Делать что-то без наличия опыта — достаточно рискованное занятие. Неверные шаги могут привести вас к хронической форме молочницы. Многие девушки считают, что лучшее лечение грибков рода Кандида — это лечение, основанное на применении таблетки или капсулы. Но капсула не способна избавить от проблемы. Необходимо пройти полный курс лечения от грибков.
Если же вы решили воспользоваться спринцеванием, следующий рецепт поможет убрать грибок и забыть про кандидоз навсегда.
- Вам нужны сухие соцветия календулы — 2 ст.л. (вы сможете купить ее в аптеке).
- Их нужно залить медицинским спиртом — ½ стакана.
- Смесь должна настояться около суток, после чего можно ее использовать.
- Для спринцевания надо взять 1 чайную ложку настойки, приготовленной ранее, и развести ее в 1 стакане теплой кипяченой воды.
Делать такую процедуру следует не чаще, чем 2 раза в день.
Как быстро избавиться от молочницы при помощи жидких составов? При кандидозе можно воспользоваться настойкой на травах для подмывания, эффективно действующей против болезни. Средство избавляет от инфекции и не допускает развитие грибка. Такие настойки абсолютно безопасны, и их использование пойдет на пользу не только при кандидозе, но и во время совершения профилактических мероприятий.
Процедуру можно проводить по несколько раз на день. Также одним из самых лучших домашних средств является применение смеси меда и воды в соотношении: 1/10. Она, к тому же, является прекрасным антисептическим средством. Подмывайтесь 2 раза в день таким средством и забудете навсегда о кандидозе. Проблема, как правильно лечить молочницу, решится очень быстро. Стоит также помнить об укреплении иммунной системы, так как в ослабленном организме микроорганизм альбиканс размножается очень быстро.
Придерживаясь этих советов, вы легко избавитесь от проблем. Выбранная схема лечения грибков рода Кандида будет хорошим помощником в будущем.
Безусловно, придерживаться народной медицины можно и нужно, но не стоит забывать также и о современной медицине, которая способна избавить женщину от кандидоза.
Гомеопатия предлагает использовать капсулы, которые убивают грибок рода Кандида и избавляют вас от такого заболевания, как кандидоз. Укрепляйте иммунную систему и не допускайте развития заболевания, вызываемого микроорганизмом альбиканс. Перед тем, как избавляться от грибка, обязательно проконсультируйтесь с доктором. Не болейте!
И немного о секретах…
Вы когда-нибудь пытались избавиться от молочницы? Судя по тому, что вы читаете эту статью — победа была не на вашей стороне. И конечно вы не по наслышке знаете что такое:
- белые творожистые выделения







Компот из вишни на зиму в банках (8 рецептов)
Компот из облепихи: вкусный защитник здоровья вашего ребенка Можно ли делать компот из облепихи
К чему снится салат из овощей: разбираемся в сновидении
Мифы о сотворении мира египетская мифология
Выручка в зарубежных странах